Die Aufmerksamkeitsdefizitstörung (ADHS/ADS) wird als neurobiologische Entwicklungsbesonderheit beschrieben, die mit Schwierigkeiten in den Bereichen Aufmerksamkeit, Impulskontrolle und Selbstregulation einhergeht.
In der öffentlichen Wahrnehmung wird ADHS jedoch zunehmend als Sammelbegriff für sehr unterschiedliche Formen von Unruhe, Ablenkbarkeit oder Überforderung verwendet.
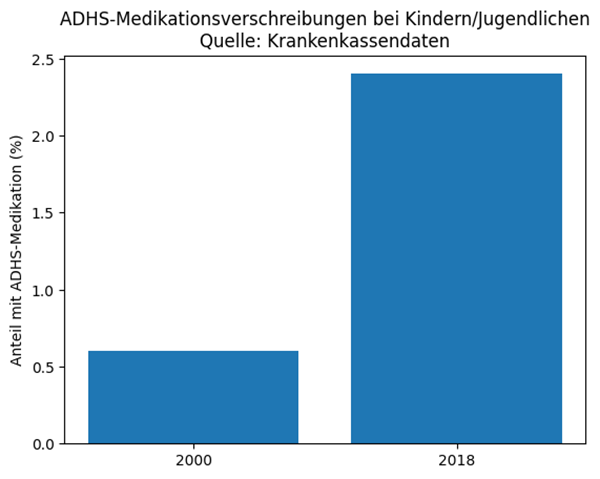
Parallel dazu ist in den letzten Jahren ein massiver Anstieg von Diagnosestellungen sowie medikamentösen Verschreibungen zu beobachten.
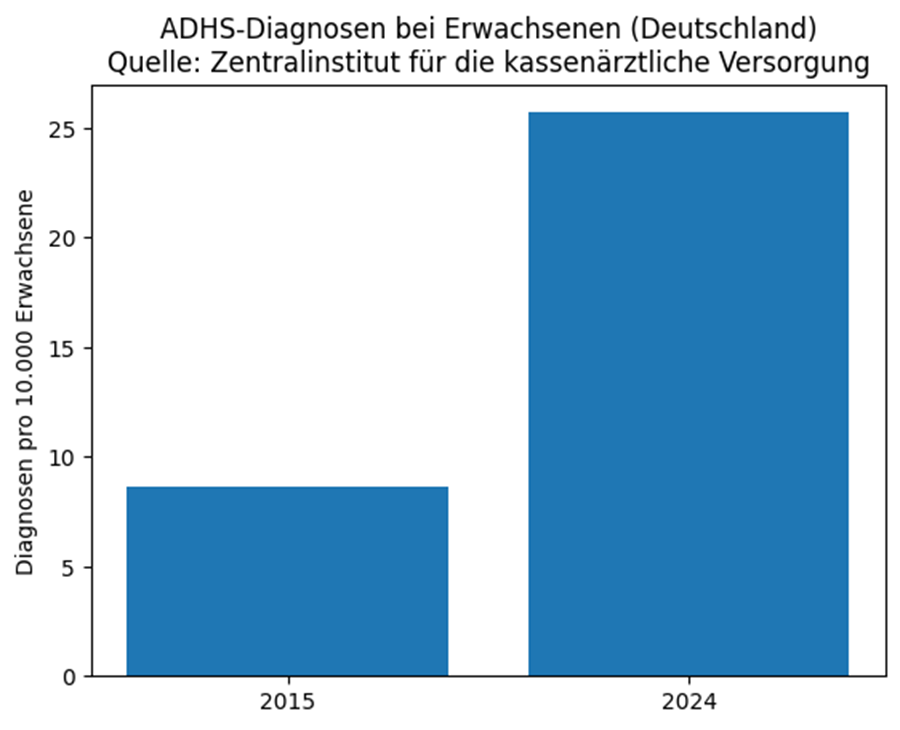
Diese Entwicklung wirft die Frage auf, inwieweit es sich bei vielen aktuellen Diagnosen tatsächlich um manifest ausgeprägte Störungsbilder im klinischen Sinne handelt – oder ob ADHS zunehmend als Selbst- und Fremdzuschreibung dient, die komplexe Entwicklungs- und Passungsprobleme vereinfacht etikettiert. In solchen Fällen übernimmt die Diagnose weniger die Funktion einer psychopathologischen Einordnung, sondern wird zu einer Identitätsdiagnose, die Verhalten erklärt, ohne dessen Ursachen differenziert zu prüfen.
Nach den geltenden diagnostischen Leitlinien sind manifest ausgeprägte ADHS im engeren diagnostischen Sinn deutlich seltener, als es die gegenwärtige Diagnosepraxis vermuten lässt. Eine leitlinienkonforme Diagnostik stellt hohe Anforderungen und setzt voraus, dass Symptome dauerhaft, entwicklungsunangemessen, situationsübergreifend und funktionell beeinträchtigend auftreten. Situative Auffälligkeiten, schulische Über- oder Unterforderung, emotionale Belastungen oder ungünstige Umweltbedingungen reichen hierfür nicht aus.
Gerade im Kontext von Hochbegabung, Hochsensibilität, autistischen Ausprägungen oder traumatischen Belastungen zeigen sich häufig ADHS-ähnliche Symptome. Eine erhöhte Reizoffenheit, fehlende Passung schulischer Anforderungen, chronischer Stress oder emotionale Übererregung können zu Konzentrationsproblemen, innerer Unruhe oder impulsivem Verhalten führen, ohne dass eine ADHS vorliegt. Ohne sorgfältige Differentialdiagnostik besteht hier ein erhebliches Risiko von Fehldiagnosen.
Eine seriöse ADHS-Diagnostik folgt daher einem mehrdimensionalen, leitlinienorientierten Vorgehen. Dazu gehören eine umfassende Anamnese der Eltern bzw. der Betroffenen, gegebenenfalls körperliche Untersuchungen sowie neurologische Untersuchungen der Fein- und Grobmotorik, der Bewegungskoordination und der Sinnesorgane, unter anderem die Testung der Sehstärke und des Hörvermögens. Weiterhin sind testpsychologische Untersuchungen erforderlich, darunter Begabungsuntersuchungen, Intelligenz- und Aufmerksamkeitstests sowie die Überprüfung schulischer Fähigkeiten im Lesen, Schreiben und Rechnen und die Untersuchung der emotionalen und sozialen Entwicklung. Ein weiterer zentraler Baustein sind Verhaltensbeobachtungen und -bewertungen anhand von Verhaltensbeschreibungen aus unterschiedlichen Alltagssituationen durch verschiedene Bezugspersonen wie Eltern, Verwandte, Lehrkräfte oder Erzieher über die gesamte Biografie hinweg. Ergänzend können körperliche Untersuchungen wie die Messung der Hirnströme (EEG) und der Herztätigkeit (EKG) sowie Blutuntersuchungen erforderlich sein, insbesondere bei geplanter Medikamentengabe.
Die medikamentöse Behandlung von ADHS sollte ausschließlich nach der Feststellung einer manifesten Diagnose erfolgen und nur dann, wenn andere wirksame Fördermaßnahmen wie die Reizreduzierung der Umwelt (Familie und Kita/Schule), Sozialtraining und lernpsychologische Unterstützung keine ausreichende Wirkung gezeigt haben.
Diese Anforderungen verdeutlichen, dass eine ADHS-Diagnose kein Schnellurteil, sondern das Ergebnis einer sorgfältigen, differenzierten Abklärung sein muss. Erst wenn alternative Erklärungsmodelle ausgeschlossen, Entwicklungsverläufe über längere Zeiträume betrachtet und Umwelt- sowie Belastungsfaktoren berücksichtigt wurden, kann von einer klinisch relevanten ADHS gesprochen werden.
Vor diesem Hintergrund ist eine kritische Haltung gegenüber einer vorschnellen Medikalisierung geboten. Medikamente können im Einzelfall unterstützend wirken, ersetzen jedoch weder eine fundierte Diagnostik noch die notwendige Anpassung von Umwelt- und Lernbedingungen. Insbesondere bei hochbegabten und hochsensiblen Kindern und Erwachsenen liegt der Schlüssel häufig nicht in der Symptombehandlung, sondern in der Herstellung von Passung, Struktur, Reizregulation und emotionaler Sicherheit.
Einordnung der Arbeit in meiner Praxis
In meiner Praxis führe ich keine ADHS-Diagnosen im klinischen Sinne durch. Bei begründetem Verdacht auf eine manifeste ADHS verweise ich an entsprechend qualifizierte Fachstellen innerhalb meines interdisziplinären Netzwerks.
Mein Schwerpunkt liegt auf der differentialdiagnostischen Einordnung und Ausschlussdiagnostik im Kontext meiner Praxisschwerpunkte, insbesondere Hochbegabung, Hochsensibilität, autistische Ausprägungen sowie traumatische Belastungen. Ziel ist es zu klären, ob Aufmerksamkeits-, Regulations- oder Verhaltensauffälligkeiten tatsächlich auf eine ADHS zurückzuführen sind oder ob andere neurobiologische und psychosoziale Faktoren die maßgebliche Ursache darstellen.
Ein wesentlicher Bestandteil meiner Arbeit ist die Beratung des sozialen und pädagogischen Umfeldes. Eltern, Lehrkräfte und weitere Bezugspersonen werden dabei unterstützt, Verhaltensweisen nicht vorschnell zu pathologisieren, sondern als Ausdruck von Überforderung, Fehlpassung oder fehlender Regulation zu verstehen und entsprechende Rahmenbedingungen zu schaffen.
Für Jugendliche und Erwachsene liegt der Fokus auf Coaching und psychoedukativen Ansätzen, die den Aufbau angemessener Copingstrategien fördern. Dazu gehören strukturierende Lern- und Arbeitsstrategien, individuelle Lerntechniken, Methoden zur Aufmerksamkeits- und Selbstregulation sowie Entspannungs- und nervensystemstabilisierende Verfahren.
Ziel ist es, Betroffene in ihrer Selbststeuerungsfähigkeit, Belastbarkeit und Selbstwirksamkeit zu stärken – unabhängig davon, ob am Ende eine klinische Diagnose gestellt wird oder nicht. Im Vordergrund steht nicht das Etikett, sondern die konkrete Verbesserung von Alltag, Lernen, Beziehung und innerer Stabilität.
